【医師監修】糖尿病とはどんな病気?症状・原因・治療などをわかりやすく解説

当記事は、内科認定医・糖尿病専門医 古賀 萌奈美先生にご監修いただきました。
執筆はライター 前間弘美(管理栄養士)が担当しました。
*シンクヘルスブログ監修・執筆者情報一覧はこちらをご覧ください
「ついに、糖尿病と診断されてしまった」
現代の国民病とも言われる糖尿病。日本全国での糖尿病患者さんは、2,000万人を超えるほど多くなっています。
しかし、糖尿病という言葉は知っているけど、実はどんな病気なのかよく知らない、という方は多いのではないでしょうか?
そこで今回は、糖尿病についてわかりやすくお伝えいたします。症状や原因、対策まで紹介しますので、ぜひ最後までお付き合いください。
目次
糖尿病とはどのような病気?
糖尿病とは、インスリンの作用が十分でないため、血液中のブドウ糖(血糖)が通常より増えている病態のことをいいます。血糖値が高いことで血管が傷つき、合併症につながります。
糖尿病は、初期の自覚症状がほとんどないのが特徴です。しかし、症状があわられる場合も徐々に出てくることが多く、自覚症状がでた時にはかなり進行している可能性もあるのが、糖尿病の恐ろしいところです。

血糖値とインスリンの関係
血糖値(=血液1dl中に含まれるブドウ糖の量)は、インスリンというホルモンによって一定に保たれています。
私たちの身体は、血糖値が上がると膵臓からインスリンが分泌されます。そしてインスリンの作用によりブドウ糖が筋肉や脂肪に取り込まれ、血糖値が上がりすぎないように調整されます。
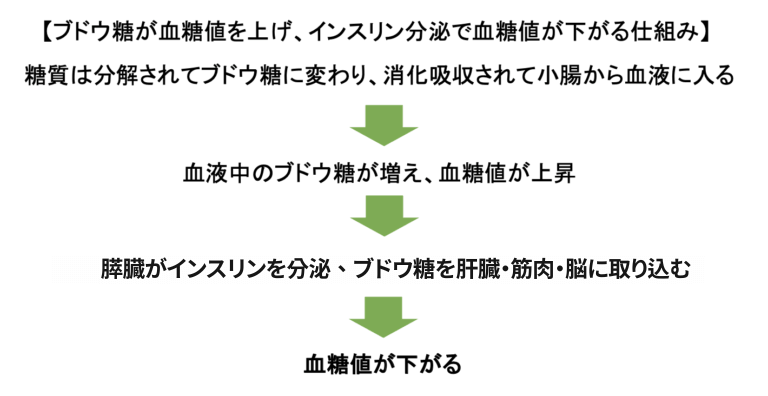
「インスリンが充分に分泌されない」もしくは「インスリンの効きが悪い(=インスリン抵抗性)」と、血糖値は高くなります。

痩せる=糖尿病?

糖尿病の症状では、体重の減少がみられることもあります。原因の一つとしてあげられるのは、高血糖状態による脱水です。
またインスリン不足によりブドウ糖をエネルギーとして利用できないと、代わりに筋肉や脂肪を分解してエネルギーを得ようとするため痩せていきます。糖尿病で痩せることは喜ばしいことではなく、身体がいよいよ危険信号を発してきた証拠なのです。
治る病気なのか
糖尿病は、完治することはない病気です。
一度低下した膵臓の機能が完全に戻ることはなく糖尿病の方は生涯に渡り、血糖値や食事、運動など日常生活において自己管理が必要だからです。つまり、糖尿病とうまく付き合っていくことが大切といえます。
しかし治療で血糖値をコントロールできていれば、症状が落ち着き合併症の進行もなく健康な人と同じ状態でいられるのが、糖尿病という病気です。
タイプ別に症状や原因を紹介
糖尿病は1型、2型に分類されます。またライフステージによる糖尿病もありますので、詳しくみていきましょう。
1型糖尿病
すい臓のインスリンを分泌する細胞(=β細胞)を壊される病気が、1型糖尿病です。
遺伝因子やウイルス感染などが誘因となり、自己免疫と呼ばれる機序(外から体に入ってきた細菌やウイルスを攻撃して体を守る免疫が、自分の膵β細胞を壊してしまう)が関与していると考えられていますが、原因ははっきりとしていません。
インスリンがほとんど出なくなる場合が多く、インスリン製剤を使って治療を行います。子供や青年など若い年齢から中高年まで幅広い年代で発症します。症状としては突然、激しい口の渇きや頻尿などの症状が突然現れるのも特徴です。
1型糖尿病は3つのタイプに分類されます。以下の表にそれぞれの特徴をまとめました。
| 緩徐進行型 | 半年から数年かけてインスリン分泌が低下していく。 始めは2型糖尿病のように経口薬のみでコントロールすることも可能だが、 経過中の検査で1型糖尿病であることが発覚することもある。 |
| 急性発症型 | 数か月以内にインスリン依存状態になる |
| 劇症型 | 糖尿病症状発現後1週間前後以内でインスリン依存状態となる |

参考記事:【医師監修】1型糖尿病とは〜原因・症状から治療と生活の注意点をわかりやすく解説〜
2型糖尿病
糖尿病患者さんの90%以上が2型糖尿病です。40歳以上に多いですが、若い方の発症も増加傾向にあります。
2型糖尿病は、遺伝的な影響に食べ過ぎや運動不足による肥満やストレスや喫煙、睡眠などの生活習慣が関わって発症します。
進行すると、のどが乾く・トイレが近くなる・疲れやすい・体重が減るなどの症状が現れます。
参考記事:【医師監修】2型糖尿病とは〜原因・症状や治療についてわかりやすく解説〜
妊娠糖尿病

妊娠中に初めて発見または発症した、まだ糖尿病ほどではない糖代謝異常(※)を妊娠糖尿病といいます。
(※)血糖値の調整がうまくいかない状態のこと
なぜ妊娠糖尿病になるのでしょうか。その理由は、妊娠中に分泌されるホルモンなどが影響します。
胎盤から分泌されるプロゲステロン、コルチゾールなどのホルモンにはインスリンの作用を効きにくくする働きがあります。
そのため、妊娠中は血糖値が上がりやすい状態になります。
また妊娠糖尿病で症状が現れることは、ほとんどありません。気づかない間に血糖値が高くなることがないよう、妊婦検診で血糖検査を受け、食事療法やインスリン療法で血糖値を管理し母子の合併症を予防します。
参考記事:【医師監修】妊娠糖尿病とは〜原因・治療・食事までシンプルに解説〜
小児糖尿病
7歳から14歳の子供に見られる糖尿病を、小児糖尿病といいます。
1型糖尿病が多いのですが、肥満の増加に伴って2型糖尿病も増えていることが特徴です。原因や症状は、子供の場合も成人と同じケースが多いです。
検査方法や診断基準について
それでは、糖尿病にはどのような検査があるのか、また診断基準についてお伝えします。
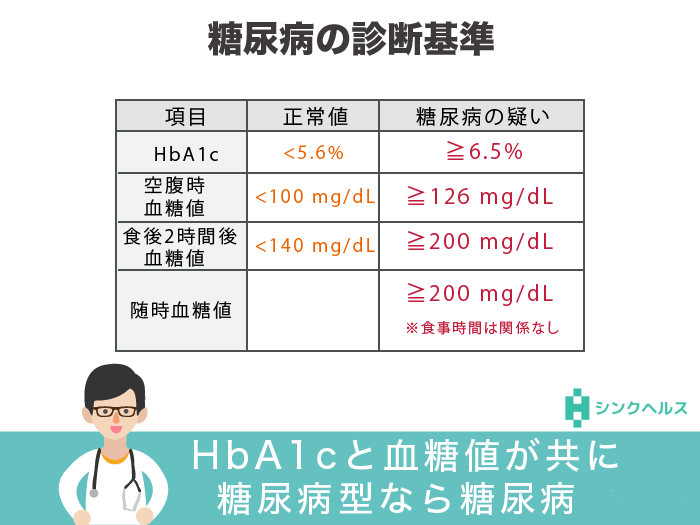
まず、糖尿病の検査で必ず行われるのは血糖値とHbA1cの測定です。どちらも採血でわかります。
【血糖検査の種類】
| 空腹時血糖値 | 検査当日、朝食を抜いた空腹の状態で測定した血糖値 |
| 食後2時間後血糖値 | ブドウ糖負荷試験(※)で測定した2時間後の血糖値 |
| 随時血糖値 | 時間を決めずに測定した食後の血糖値 |
(※)75gのブドウ糖を含んだ液を飲み30分ごとに血糖値を測定する検査
血糖値は食事をすると誰でも上がるものです。しかし健康であれば、空腹時血糖値は110g/dl未満、食後は140mg/dl未満までの上昇となります。
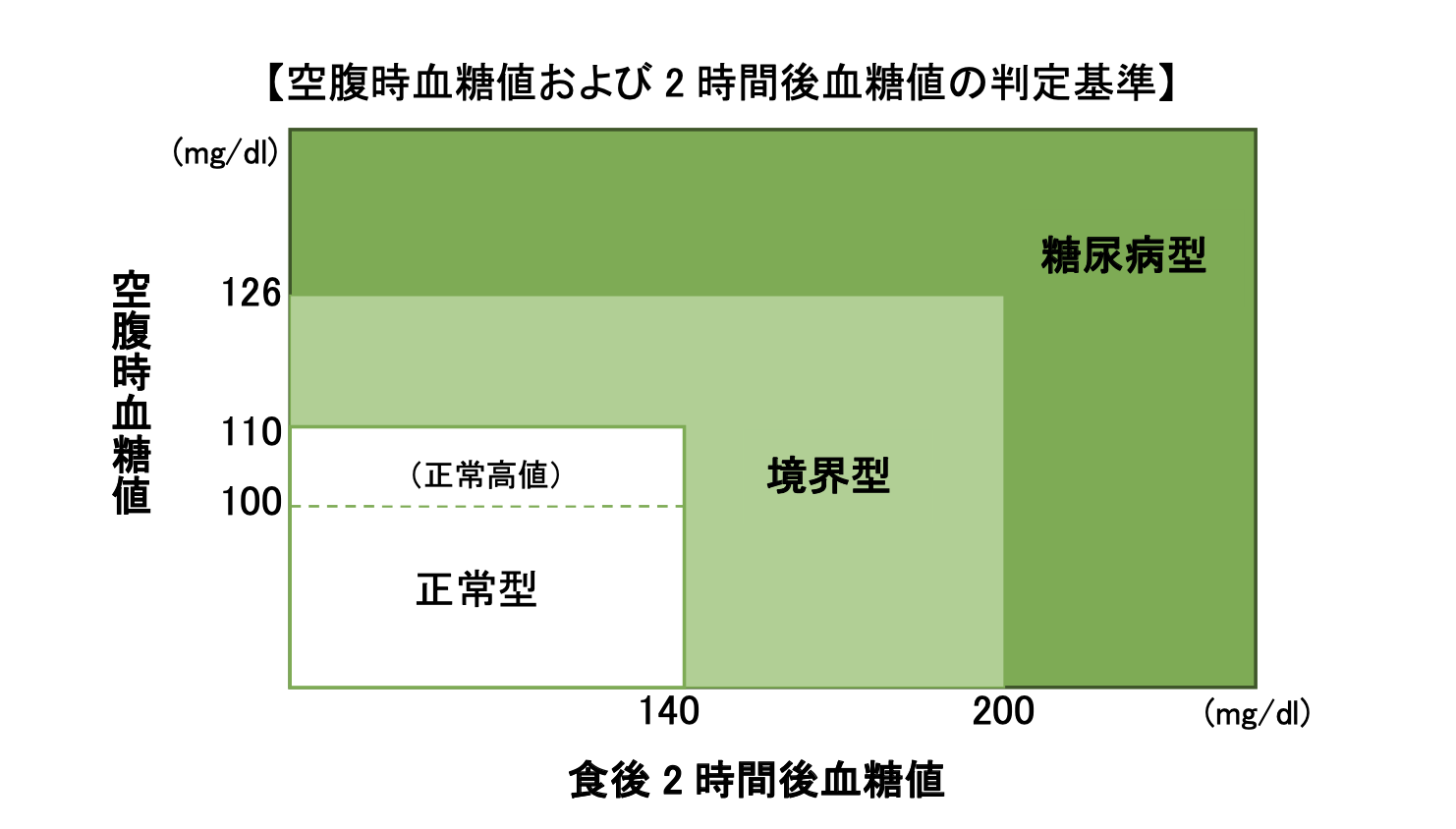
空腹時血糖値が126mg/dl以上、食後血糖値が200mg/dl以上となると、糖尿病型となります。正常型と糖尿病型の中間が、境界型(※)です。
(※)糖尿病予備軍とも呼ばれ糖尿病になる一歩手前の状態のこと
また正常高値とは、血糖値は正常範囲内ではあるけれども数値としては高く、注意が必要な状態を指します。
次に、HbA1c(ヘモグロビンエーワンシー)の検査です。これは血糖コントロールの状態を調べるために行われます。HbA1cは過去1〜2ヶ月の平均的な血糖値がわかる検査です。
HbA1cが6.5を超えると、糖尿病の領域(糖尿病型)に入ります。

そして、HbA1cと血糖値の両方もしくは血糖値が2回糖尿病型を示すと糖尿病と診断されるのです。
初回検査で診断される場合もあれば、再検査の測定で診断される場合もありますが、いずれにしても必ず血糖値が糖尿病型を示していることが条件です。
また血糖値のみ糖尿病型でも、明らかな糖尿病の症状(口渇、多尿など)や確実な網膜症が認められ場合も糖尿病と診断されます。
HbA1cだけが糖尿病型という場合は、糖尿病と判断されません。
参考記事:【医師監修】糖尿病の検査や診断はどうやって受けるの?~わかりやすく解説~
市販の尿糖チェック検査は有効?
尿糖チェック検査は、今の血糖値が高いかどうかを手軽に知る方法としては有効です。尿糖は血糖が160mg/dl以上になると尿に出てくると言われていますので、判定が+(陽性)の場合、血糖値はかなり高いことを知っておきましょう。
しかし尿糖チェック検査で糖尿病の診断はできません。
現在の血糖値は高すぎではないか、治療の効果は出ているのかなど簡易的な確認として利用することをおすすめします。
糖尿病が悪化し腎機能に影響が出た場合、たんぱく質が尿に大量に出るようになることがあります。
そのため糖尿病患者さんは、尿糖チェックだけではなく尿たんぱくもチェックすることが大切です。
糖尿病セルフチェックリスト
市販の尿糖チェックだけでなく、自分でチェックする方法もあります。
とはいえ、糖尿病は初期の自覚症状がほとんどありません。症状を自覚した時にはかなり進行している場合もあるので、チェックリストに複数あてはまったときは早めの受診がオススメです。
トイレの回数が多い
のどが渇く
尿の臭いが気になってきた
食欲があるのに痩せる
皮膚が乾燥してかゆい
物がかすんで見える
傷の治りが遅い
風邪をひきやすい
どのような治療が行われるのか
2型糖尿病は、食事療法と運動療法を中心とした生活習慣で改善できます。状況に応じて薬が使われます。
参考記事:【医師監修】糖尿病は生活習慣の改善で予防〜今から食事・運動・生活を見直そう〜
食事療法
糖尿病の食事のポイントは、次の3つです。
・適正なエネルギー量
・栄養素バランス
・規則的な食事習慣
「頭では分かっているけど、なかなか難しい…」というあなたに、まず実践してほしい2つの方法をお教えしましょう。
参考記事:糖尿病の食事療法ってどうすればいい?基本と注意点を解説
糖質を10%オフした食事をする
血糖値を上げる栄養素は糖質です。ご飯や麺、パンなどの主食に多く含まれます。主食は私たちのエネルギー源ですので極端に減らすことはおすすめできませんが、ちょっと少なめを意識してみませんか?
ご飯を一口減らす、パンは5枚切りから6枚切りに変えるといった工夫で、1食毎に今までよりも10%程度減らしてみましょう。
チリも積もれば山となります。主食の工夫だけでも、毎日実践すれば4ヶ月でマイナス2キロの減量が可能です。
そして、減量によりインスリンの効きを低下させている内臓脂肪が減りますので、血糖コントロールの改善にも役立ちます。
食物繊維を多く摂る
血糖値を下げる食べ物として取り入れて欲しいのが、食物繊維を多く含む食品です。野菜や海藻、きのこ類に含まれる食物繊維は、長時間に渡って腸の中に居座り、糖質の吸収を邪魔してくれます。その結果、血糖値の上昇は緩やかになります。
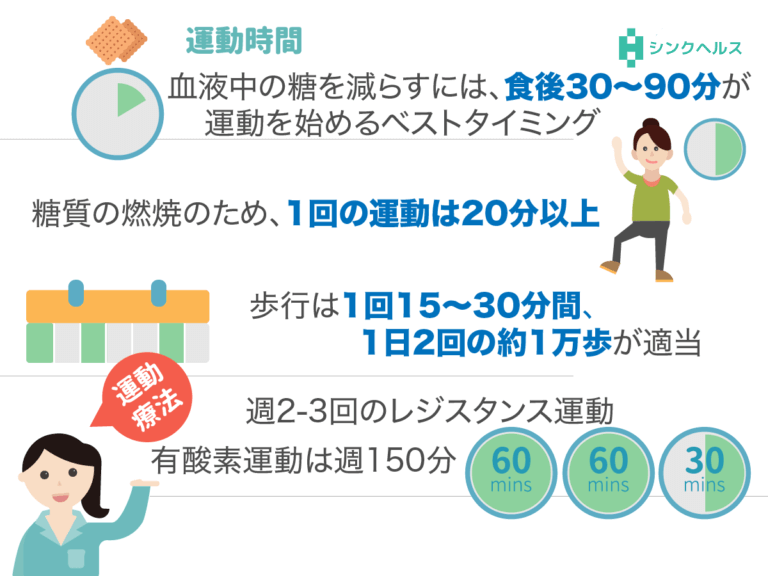
運動療法
糖尿病での運動療法は、糖を取り込み取り込こみやすい体・インスリンの効きが良くなる体をつくるのために行います。
運動して脂肪を燃やし、筋肉をつけましょう。筋肉は糖の貯蔵庫、糖を取り込んで血糖値を下げる効果が期待できます。
さらに運動によって内臓脂肪が減ると、インスリンの効きがよくなり血糖コントロールを良好に保てるようになります。
歩行やジョギングなどの有酸素運動とスクワットやダンベルなどのレジスタンス運動を組み合わせると、より効果的です。
参考記事:糖尿病に運動が良いのはなぜ?~効果や方法を知って血糖値を改善しよう~
薬物療法
食事や運動だけでうまく血糖コントロールができない場合、薬物療法が用いられます。大きく分けると飲み薬と注射薬の2種類です。
血糖値を下げる薬には、インスリンの分泌を促す薬などがあります。一方で、糖の吸収を緩やかにしたり、過剰な糖を尿から排泄する薬もあります。
飲み薬だけでは十分な血糖コントロールができないと判断された場合、インスリンの分泌を促進するため、インスリン分泌を補うために注射薬が用いられるのです。
どの注射薬を選択するかについては、インスリン分泌能や生活スタイルなどに応じ、医師によって決められます。
参考記事:糖尿病の薬「DPP4阻害薬」とは 〜種類や副作用などシンプルに解説〜
参考記事:糖尿病の薬「SGLT2阻害薬」とは 〜種類・注意点・ダイエット効果を解説〜
参考記事:糖尿病の薬「メトホルミン」とは〜効果から副作用までポイント解説〜
もっとも避けたいのは合併症
糖尿病は、血管の中で起こっている病気です。自覚症状が無いから…といって高血糖状態を放っておくと、命に関わる合併症の発症リスクが高くなります。
参考記事:【医師監修】糖尿病の合併症についてまとめました〜発症の順番や予防法も紹介〜
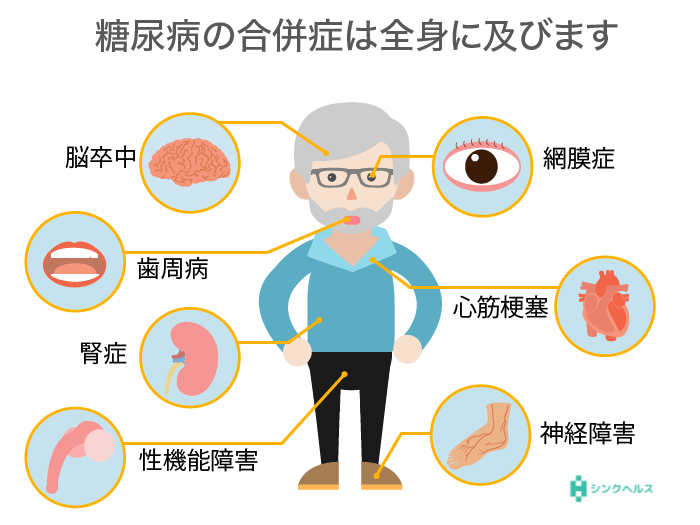
目や足に危険が及ぶ〜三大合併症とは〜
糖尿病の三大合併症と呼ばれるのが、神経が傷つくことによって起きる「糖尿病性神経障害」、腎臓が悪くなる「糖尿病性腎症」、目に障害が生じる「糖尿病網膜症」です。
手足の神経、腎臓、目の網膜には細い血管が集まっています。太い血管よりか弱く、高血糖では細い血管に大きな負担がかかります。
そのため、三大合併症は糖尿病で起こる確率がとても高い合併症なのです。
参考記事:その痛みは糖尿病性神経障害の可能性~予防や治療方法もわかりやすく解説~
参考記事:糖尿病性腎症とは〜検査・治療・予防を分かりやすく解説〜
参考記事:糖尿病網膜症とは?症状・治療・予防までをわかりやすく解説
神経障害は他の合併症より先に症状が出ることが多く、足の先に痛みやしびれなどの症状が目立ちます。
足の指や爪、かかとを日頃からケアする習慣をつけておきましょう。
動脈硬化
動脈(心臓から押し出される血液が流れる血管)が、厚く硬くなってしまうのが動脈硬化です。
糖尿病の場合、血液中の糖の多さが原因で、血流が悪くなって血管も硬くなり動脈硬化を進めてしまいます。
そしてある日突然プラークが破裂し、血栓が血流を止めるといった緊急事態が発生する場合があります。これが脳で起こると脳梗塞、心臓で起こると心筋梗塞です。
参考記事:糖尿病は心筋梗塞・脳梗塞に要注意〜リスクと予防のポイントをシンプルに解説〜
その他の病気
歯周病や水虫(白癬:はくせん)、膀胱炎のような感染症にもかかりやすく、重症化しやすいといわれています。血糖値が上昇すると免疫の働きが下がり、ウイルスや細菌と戦う力が弱くなってしまうためです。
また、アルツハイマー型認知症の発症リスクは糖尿病ではない人の約1.5倍ともいわれています。
進行すると、生涯にわたって様々な病気に注意しなければならないのが、糖尿病の恐ろしいところなのです。
参考記事:糖尿病足病変とは~原因から初期症状・予防法まで解説~
合併症予防のための対策とは
血糖値を下げ、良好な血糖コントロールを行うことが大切です。食事療法・運動療法を中心に減量したり、生活習慣を見直したりすることから始めてみましょう。
参考記事:糖尿病の自己管理を楽にするセルフモニタリング~ストレスを観察しよう~
まとめ
糖尿病は自覚症状が出ないことが多い病気ですが、本当に怖いのはその先の合併症であるとわかりました。
そのため食事と運動を中心に減量に取り組み、合併症を遠ざける生活を行うことが大切です。
また定期的な受診と血糖検査で、今の自分の状態がどうなのか、常に知っておくようにしましょう。
糖尿病は生涯に渡って血糖値をはじめとした自己管理が必要な病気ですが、血糖値をコントロールできていれば健康な人と同じ状態でいられます。
以上、糖尿病についてご紹介しました。
当記事を参考に、糖尿病と上手に付き合っていただけると幸いです。
なお、弊社の開発する無料アプリ・シンクヘルスでは血糖値や食事の記録がカンタンにできます。運動や血圧なども記録できますので、ぜひ活用してみてくださいね。
参考文献
・日本糖尿病学会編・著 糖尿病治療ガイド 2020-2021 P18-P21糖尿病の分類、 P24-P27 糖尿病の診断、P53-P54 運動療法、P58-P69 薬物療法、P82-P90 合併症、P99-P102 ライフステージごとの糖尿病
・厚生労働省 e-ヘルスネット
・日本糖尿病療養指導士認定機構編・著 糖尿病療養指導ガイドブック2018 P144-146 ライフステージ別の療養指導 学童期、P39 C合併症
・一般社団法人 日本小児内分泌学会
・厚生労働省 健康のために水を飲もう